脳卒中片麻痺の患者さんを担当したとき、歩行評価で何を見ればいいか分からなくなることはありませんか?
- 足が引っかかる
- 膝が伸びきる
- 骨盤が持ち上がる
- 体幹が左右に揺れる
現象は見えているのに、そこから評価や統合と解釈にどうつなげればいいか分からない
新人時代の私がまさにそうでした。
歩行評価が浅くなりやすい理由は、観察力の問題ではありません。
臨床推論の型を、目の前の歩行に当てはめる練習が足りていないだけです。
基本の考え方は、すでにこちらの記事で整理しています。
この記事は、臨床推論そのものをゼロから解説するものではありません。
 PTLab運営
PTLab運営今回は、その考え方を片麻痺歩行の評価にどう当てはめるかを、具体的な実例で見ていきます。
この記事の目的は、片麻痺歩行を前にしたとき、どう考えを組み立てるかという思考プロセスそのものです。
- 片麻痺歩行評価で新人PTがつまずく理由
- 歩行中の現象を1つに絞る考え方
- 反張膝や分回しを臨床推論に変える流れ
- ROM・MMT・感覚・装具条件をどう使うか
- 歩行観察をカルテや統合と解釈に書く方法
結論から言うと、片麻痺歩行評価は、異常歩行を見つける作業ではなく、見つけた現象を説明する作業です。
片麻痺歩行評価で新人PTがつまずく理由


新人PTが片麻痺歩行で迷う最大の原因は、シンプルに見るべき情報が多すぎることです。
足部、膝、股関節、骨盤、体幹、装具、杖、スピード、左右差……脳卒中片麻痺の歩行では、同時にあまりにも多くの情報が目に入ってきます。
全部を一度に捉えようとした瞬間、評価の入口が決まらなくなります。
見える現象が多すぎて、評価の入口が決まらない
歩行中に見える現象を挙げるだけでも、これだけあります。
- 麻痺側立脚時間が短い
- 膝が伸展方向にロックする
- 足先が床に引っかかる
- 骨盤を引き上げて振り出す
- 体幹が側屈する
- 装具や杖に強く頼っている
これを全部同時に拾おうとすると、頭の中がすぐに散らかります。



私も新人の頃、見えたものをどう整理すればいいか分かりませんでした。
だから最初に必要なのは、知識量を増やすことではなく入口を1つ決めることです。
「反張膝あり」「分回しあり」で止まってしまう


異常歩行の名前を覚えることはもちろん大切です。
でも、名前をつけた時点で安心してしまうと、臨床推論は始まりません。
たとえば、こんな記録。
麻痺側立脚期に反張膝あり。遊脚期に分回し歩行あり。
事実は書けています。でも、これだけでは次に何を評価するのかが見えてきません。
反張膝ひとつ取っても、その背景にはさまざまな要因が隠れています。
- 足関節背屈制限
- 下腿三頭筋の筋緊張
- 膝周囲筋の支持性不足
- 感覚障害
- 荷重への恐怖心
- 装具条件の問題など
分回しも同様で、
- 足関節背屈不足
- 膝屈曲不足
- 麻痺側の支持性
- 立脚後期の推進不足
評価項目を並べても、解釈にはならない
管理職として新人の記録を見ていて気になるのが、歩行評価で評価項目を先に並べてしまうパターンです。
- ROMを測る
- MMTを測る
- 感覚を測る
- 筋緊張を見る
- BBSを取る
- 10m歩行テストを行う



大切なのは順番です。
まず現象を見て、仮説を立てて、その仮説を確かめるために評価を選ぶ。
片麻痺歩行評価では、この順番を意識するだけで記録の深さが明らかに変わります。
臨床推論の型:見る・疑う・測る・つなぐ
この記事では、片麻痺歩行を次の4ステップで考えていきます。
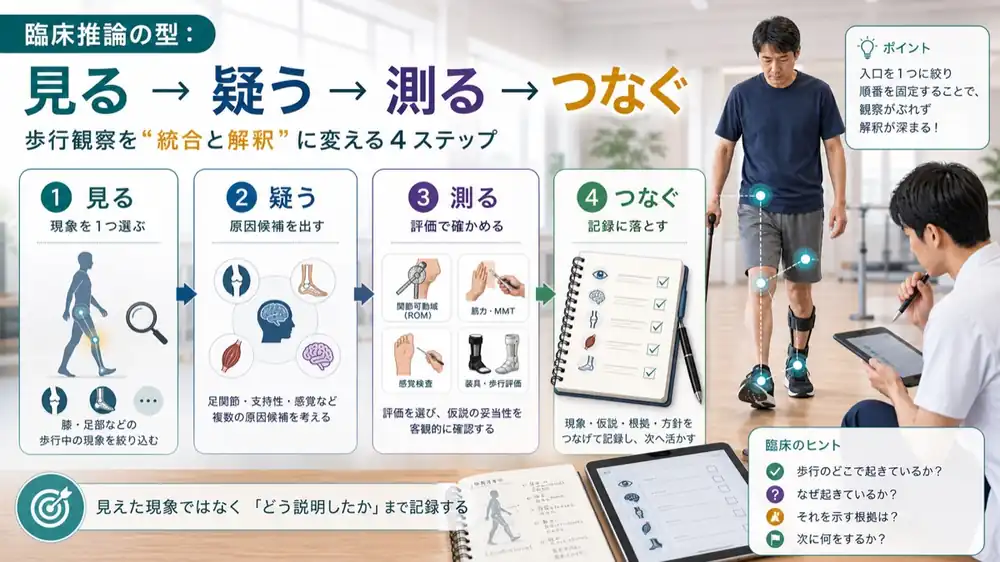

臨床推論の総論ではなく、あくまで今回の歩行評価で使う実践用の道具です。
| Step | やること | 片麻痺歩行での例 |
|---|---|---|
| 見る | 歩行中の現象を1つ選ぶ | 膝が伸びきる、足が引っかかる |
| 疑う | 原因候補を3つ出す | 足関節、支持性、感覚 |
| 測る | 仮説を評価で確かめる | ROM、MMT、感覚、装具条件 |
| つなぐ | 統合と解釈に書く | 現象 + 仮説 + 根拠 + 次の方針 |
この型を頭に入れておくだけで、片麻痺歩行を前にしても手が止まりにくくなります。
最初にやることは、歩行中の現象を1つだけ選ぶことです。
全部を一度に見ようとすると、仮説が立てられません。
麻痺側立脚期の膝の過伸展が一番目立つなら、まずはそこだけに絞ります。
現象を1つ選んだら、次は原因候補を3つ出します。
片麻痺歩行では、同じ現象に見えても背景がまったく違うことが珍しくありません。
仮説が出たら、評価で確かめます。
思いついた順に測るのではなく、仮説を確かめるために評価を選ぶ意識が重要です。
最後に、観察と評価結果をつなぎます。
求められるのは、きれいな文章ではなく、考えた順番が見える文章です。
〇〇期に〇〇を認める。
〇〇の評価結果から、〇〇が影響している可能性がある。
ただし〇〇も考えられるため、今後は〇〇を追加評価する。
実例:片麻痺歩行をどう見るか


片麻痺歩行で最初に見るべきポイントは、立脚期の支持性と遊脚期のクリアランスです。
この2つは歩行の安全性に直結するため、臨床推論の入口として使いやすいです。
まず立脚期の支持性を見る
立脚期で見たいのは、「麻痺側下肢に安心して体重を乗せられているか」です。
| 観察ポイント | 見たいこと |
|---|---|
| 麻痺側立脚時間 | すぐに非麻痺側へ逃げていないか |
| 膝の位置 | 膝折れや過伸展で支えていないか |
| 骨盤の位置 | 麻痺側へ乗り込めているか |
| 体幹の動き | 支持性不足を体幹で代償していないか |
| 装具・杖の使い方 | 何を補っているか |
麻痺側立脚時間が短い場合、つい「歩行不安定」とまとめたくなります。
でも、ここで立ち止まって「なぜ麻痺側に乗れないのか?」と問い直すことが大切です。
- 筋力低下で支えにくい
- 感覚障害で荷重が分かりにくい
- 疼痛がある
- 膝折れへの恐怖心がある
- 装具条件が合っていない
次に遊脚期のクリアランスを見る
遊脚期で見たいのは、足先が安全に振り抜けているかどうかです。
「足が上がらない」で終わらせてしまうと、その先に進めません。
| 観察ポイント | 原因候補 |
|---|---|
| つま先が引っかかる | 足関節背屈不足、下垂足 |
| 膝が曲がらない | 膝屈曲不足、筋緊張、タイミング不良 |
| 骨盤を引き上げる | 下肢を短くできない代償 |
| 体幹を側屈する | クリアランス確保の代償 |
| 外側へ振り出す | 分回しによる空間確保 |
足部クリアランスが足りないとき、患者さんは骨盤挙上や体幹側屈、分回しで足先を逃がそうとします。
これは単なる「悪い動き」ではなく、転倒を避けるための代償戦略です。
だからこそ、代償を止めようとする前に、なぜその代償が必要なのかを評価する必要があります。
歩行周期に置くと、評価すべきことが絞れる
歩行評価で迷ったときに効くのが、「いつ起きているか」を先に決めることです。
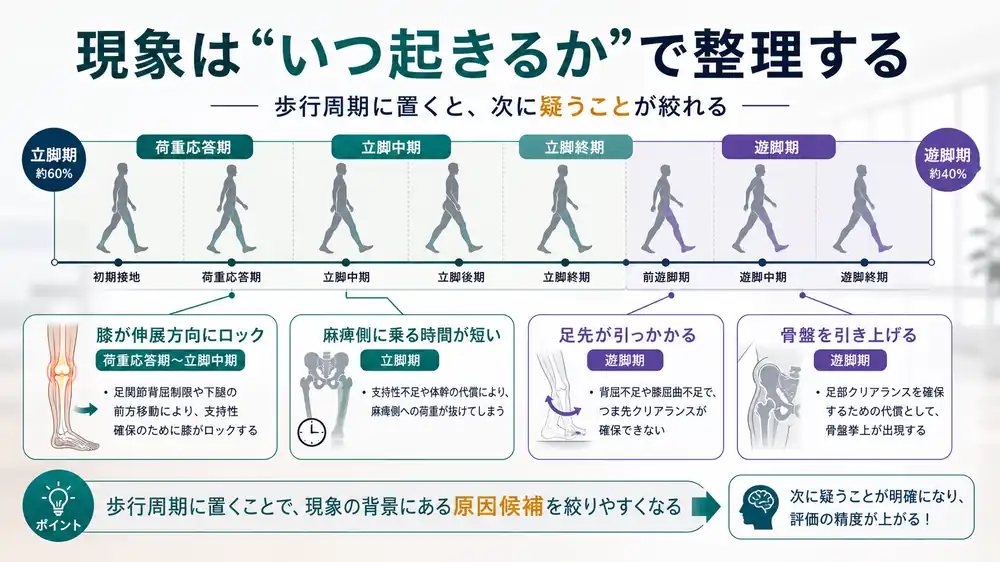

歩行周期が曖昧なままだと、評価項目がどうしても散らかります。
実例1:立脚期で膝が伸展方向にロックしている場合
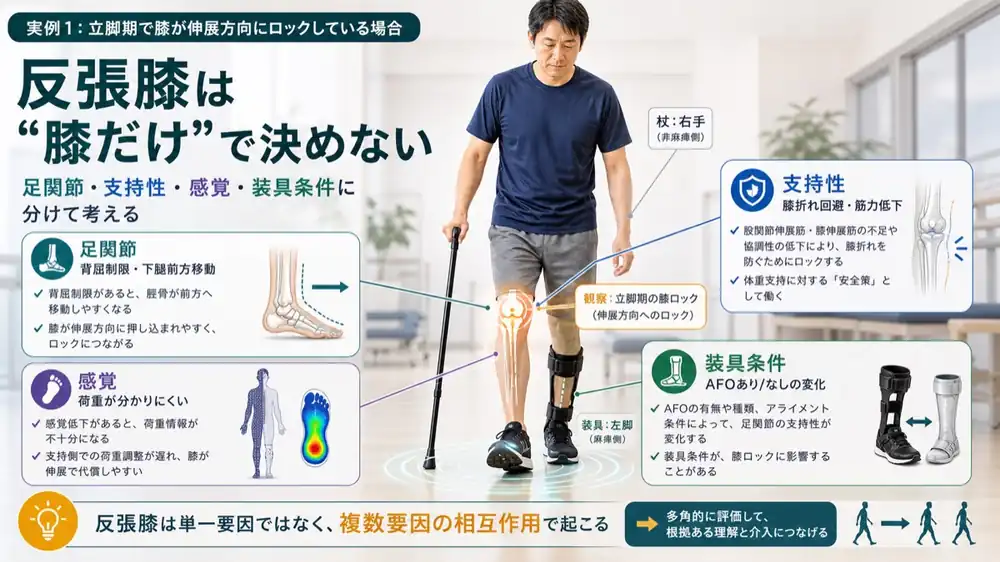

立脚期で膝が伸展方向にロックしているとき、膝だけを見ても原因にはたどり着けません。
足関節、下腿、膝、股関節、感覚、恐怖心、装具条件——これらを分けて考える必要があります。
ここでは反張膝を例に、臨床推論の流れを見ていきます。
観察:荷重応答期〜立脚中期に何が起きているか
まず確認したいのは、膝がいつ伸展方向にロックしているかです。
荷重応答期から立脚中期にかけて膝が伸びきるように見えるなら、立脚期の支持戦略として膝を固めている可能性があります。
ここで「大腿四頭筋が弱いから」とすぐに原因を決めてしまうと、そこで推論が止まります。
膝が伸びきる背景には、以下の複数の要因が絡んでいることが少なくありません。
反張膝の原因はこれら複数の要因が絡んでいるかも?
- 足関節背屈制限
- 下腿前方移動不足
- 感覚障害
- 荷重時の不安
- 装具条件など
疑う:足関節・下肢支持性・感覚の3つに分ける
次に、原因候補を3つに分けます。
| 仮説 | 何が起きているか | 確認する評価 |
|---|---|---|
| 足関節・下腿の問題 | 背屈制限や筋緊張で下腿が前に進みにくい | 足関節背屈ROM、下腿三頭筋の筋緊張 |
| 膝・下肢支持性の問題 | 膝折れを避けるため膝を伸ばしきっている | 大腿四頭筋、ハムストリングス、股関節周囲筋 |
| 感覚・恐怖心の問題 | 荷重が分かりにくく、膝ロックで安定させている | 足底感覚、深部感覚、荷重時不安 |
この3つを出せるだけで、記録の質は大きく変わります。



「反張膝あり。大腿四頭筋筋力低下が原因」と一直線に結論へ向かうケースをよく見かけます。
筋力低下だけでは説明がつかない場面も実際には多いです。
測る:背屈ROM、筋緊張、支持性、感覚、装具条件を確認する
仮説を立てたら、評価で確かめます。
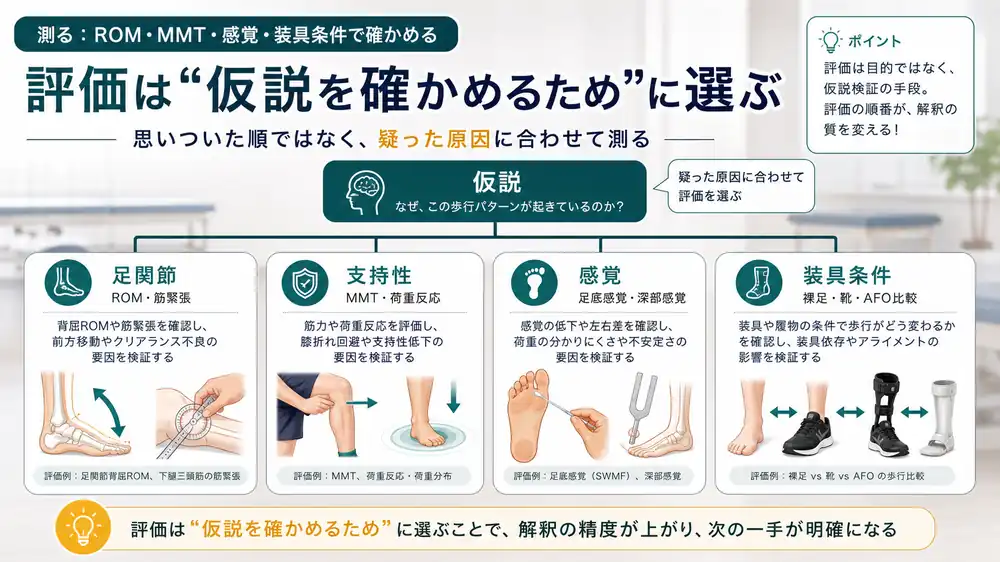

確認したい項目は次の通りです。
- 足関節背屈ROM
- 膝伸展位と膝屈曲位での背屈差
- 下腿三頭筋の筋緊張
- 前脛骨筋の随意性
- 大腿四頭筋の筋力と遠心性制御
- ハムストリングス、股関節伸展・外転筋の支持性
- 足底感覚、深部感覚
- 荷重時の恐怖心
- 裸足、靴、AFO、補高条件での歩行変化
- 装具についてどう考える?
-
「AFOを使えば反張膝が治る」という単純な話ではありません。装具は万能ではないからです。
むしろ、装具あり・なしで歩行がどう変わるかを比較すること自体が、評価の一部です。
つなぐ:反張膝をどう統合と解釈に書くか
ここまでの観察と評価結果を、統合と解釈の形でつなぎます。
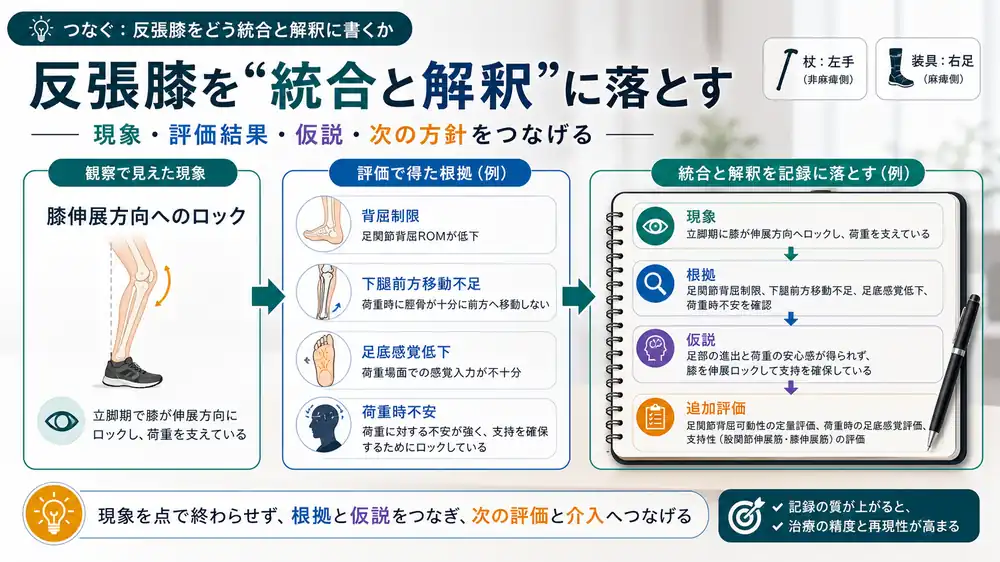

ありがちな浅い記録はこうなります。
麻痺側立脚期に反張膝あり。大腿四頭筋筋力低下が原因と考える。
では、このように書いてみるとどうでしょうか?
- 麻痺側荷重応答期から立脚中期にかけて、膝伸展方向へのロックを認める。
- 足関節背屈可動域制限と下腿前方移動不足があり、膝伸展位で支持性を確保している可能性がある。
- 一方で、足底感覚低下と荷重時不安も認めるため、反張膝の背景には足関節由来の力学的要因と、感覚・恐怖心による代償が混在している可能性がある。



現象、評価結果、仮説がつながっている。これが臨床推論の見える記録です。
実例2:遊脚期で足部クリアランスが不足している場合
結論から言うと、遊脚期で足部クリアランスが不足している場合、遊脚期だけを見ていては不十分です。
足関節背屈や膝屈曲だけでなく、立脚後期の推進や麻痺側支持性も確認します。
ここでは、分回し歩行を例に考えます。
観察:足先が引っかかる理由を考える
分回し歩行の目的は足先を床に引っかけないこと。
つまり分回しは単なる悪い動きではなく、足部クリアランスを確保するための代償です。
ここを理解しないまま「分回しを直そう」とすると、代償だけを止めることになってしまいます。
臨床推論では、まず「なぜ分回しが必要なのか」から考えます。
疑う:背屈不足・膝屈曲不足・立脚後期の推進不足に分ける
分回しを見たら、原因候補を3つに分けます。
| 仮説 | 何が起きているか | 確認する評価 |
|---|---|---|
| 足関節の問題 | 背屈不足でつま先が引っかかる | 背屈ROM、背屈筋の随意性 |
| 膝・股関節の問題 | 下肢を短くできず振り出しにくい | 膝屈曲、股関節屈曲、筋緊張 |
| 立脚期の問題 | 麻痺側に乗れず推進が作れない | 麻痺側支持性、股関節伸展、BBS、FAC |
遊脚期の足関節だけに目が向きがちですが、背屈不足はもちろん重要として、それだけでは説明がつかないことも多いです。
- 立脚後期で麻痺側へ十分に乗れない
- 股関節伸展や推進が作れていない
これらの場合、遊脚期に下肢を効率よく振り出せず、骨盤挙上や体幹側屈、分回しが強く出ることがあります。
測る:背屈、膝屈曲、股関節伸展、支持性を確認する
確認したい評価は次の通りです。
- 遊脚期の足部クリアランス
- 足関節背屈ROMと随意性
- 膝屈曲ROMと遊脚期の屈曲タイミング
- 股関節屈曲筋力
- 立脚後期の股関節伸展
- 骨盤挙上、体幹側屈、外転・外旋
- 麻痺側支持性
- BBS、FAC、10m歩行テスト
- 装具や靴条件での変化
「足が上がらない」で評価を終わらせると、介入も足を上げる練習だけに偏りがちです。
実際には立脚期の支持性や推進不足が関係していることも少なくありません。
つなぐ:分回しをどう統合と解釈に書くか


よくある浅い記録はこうです。
遊脚期に分回し歩行あり。前脛骨筋の筋力低下により足が上がらないためと考える。
足関節以外の要素がまったく見えていません。
では、このように書いてみるとどうでしょうか。
- 麻痺側遊脚期に骨盤挙上と体幹側屈を伴う分回し歩行を認める
- 足関節背屈の随意性低下により足部クリアランスが不足している可能性がある。
- 一方で、麻痺側立脚後期の股関節伸展と前方推進も不十分であり、Pre-Swingでの膝屈曲が引き出されにくいことも振り出しの代償に関与している可能性がある。
- 今後は足関節背屈、膝屈曲、股関節伸展、麻痺側支持性を追加評価する。
客観指標は実例の裏付けとして使う
- FAC(Functional Ambulation Categories)
- 10m歩行テスト
- SIAS(Stroke Impairment Assessment Set)
- BBS(Berg Balance Scale)
- FMA(Fugl-Meyer Assessment)
これらのようなの客観指標は、歩行観察の代わりにはなりません。
あくまで観察した現象を裏付けるための道具です。
FAC・10m歩行テストで自立度と速度を見る
「歩ける」「歩けない」は臨床で使いがちな表現ですが、かなり曖昧です。
- 介助が必要なのか
- 見守りが必要なのか
- 平地なら自立なのか
- 屋外も含めて自立なのか
- 歩行速度は生活に足りているのか



同じ「歩ける」でも意味がまったく違います。
FACは歩行自立度を段階的に整理でき、10m歩行テストは速度を客観的に数値化できます。
数値だけで「良い歩行」と判断するのは危険です。
歩行速度が上がっていても、裏で膝の過伸展や分回しが強まっていることがあるからです。
SIAS・BBS・FMAで仮説の根拠を補強する
SIAS、BBS、FMAなどは、歩行観察で立てた仮説に根拠を持たせるための材料です。
麻痺側立脚が短い患者を例にすると
運動麻痺の程度、感覚障害の有無、バランス能力、分離運動の段階、荷重時の恐怖心など、複数の背景が考えられます。
SIASで運動・感覚を確認し、BBSでバランスを押さえ、必要に応じてFMAで運動機能を整理すると、「なんとなく弱そう」ではなく「ここが影響している」と説明できるようになります。
評価尺度は点数をつけて終わりではありません。
「なぜそう考えたのか」を説明する材料として使うことで、はじめて臨床推論と結びつきます。
数字だけでなく、歩行の質とセットで解釈する
客観指標は便利ですが、数字だけで臨床判断を完結させると歩行の質を見落とします。
10m歩行テストの速度が上がっていても、膝の過伸展が強まっているなら手放しでは喜べません。
逆に速度が変わらなくても、麻痺側立脚期の安定性や足部クリアランスが改善していれば、臨床的にはとても重要な変化です。
数字は歩行観察を補強するもの。
この位置づけを忘れなければ、評価の軸がブレにくくなります。
浅い記録と臨床推論が伝わる記録の違い
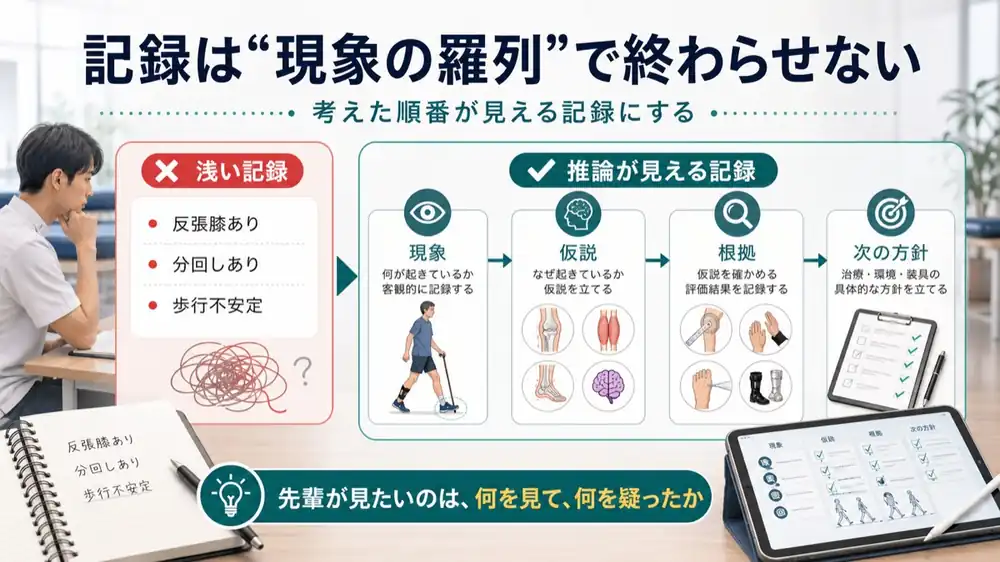

伝わる記録には、共通点があります。
それは「考えた順番」が見えるということです。
現象だけを並べた記録は、どれだけ正確でも観察メモの域を出ません。
浅い記録例
麻痺側立脚期に反張膝あり。遊脚期に分回し歩行あり。歩行不安定。
浅い記録でも現象は書けています。
では以下の改善記録例を見てみましょう。
改善記録例
麻痺側荷重応答期から立脚中期にかけて、膝伸展方向へのロックを認める。
足関節背屈可動域制限と下腿前方移動不足があり、膝伸展位で支持性を確保している可能性がある。
一方で、足底感覚低下と荷重時不安も認めるため、反張膝の背景には足関節由来の力学的要因と、感覚・恐怖心による代償が混在している可能性がある。
遊脚期の分回しは足部クリアランス不足に対する代償と考え、足関節背屈、膝屈曲、股関節屈曲、立脚後期の推進を追加評価する。
この文章には、以下の内容が書かれていることで、「考えた順番」が手に取るように分かります。
- 現象
- 仮説
- 評価結果
- 次の方針
完璧な文章でなくていい。大切なのは、考えた順番が読み手に伝わることです。
説明できる記録は「考えた順番」が見える
管理職として新人の記録を日々読んでいて断言しますが、先輩が見ているのは文章のうまさではありません。
「この人は何を見て、何を疑い、何で確かめようとしているのか」
ここが見えるかどうかです。
迷ったら、この型を使ってみてください。
〇〇期に〇〇を認める。
〇〇の評価結果から、〇〇が影響している可能性がある。
ただし〇〇も考えられるため、今後は〇〇を追加評価する。



これに当てはめるだけでも、現象の羅列から確実に一歩抜け出せます。
まとめ
片麻痺歩行の評価で大切なのは、異常歩行をたくさん見つけることではありません。
見つけた現象を、どう説明するかです。
反張膝も分回しも、あくまで現象。臨床推論では、そこからもう一歩踏み込みます。
- 片麻痺歩行は、まず現象を1つに絞って見る
- 異常歩行名はゴールではなく、臨床推論の入口
- 反張膝も分回しも、原因を1つに決めつけない
- 評価は仮説を確かめるために選ぶ
- 記録には「現象・仮説・根拠・次の方針」を入れる
新人PTのうちは、完璧な歩行分析を目指す必要はありません。
まずは目立つ現象を1つ選んで、歩行周期に置いて、原因候補を3つ出して、評価で確かめて、統合と解釈に落とす。
この流れを1人の患者さんの歩行で繰り返すことが、いちばんの練習になります。
臨床推論の型そのものを復習したいときは、こちらの記事に戻ってみてください。


歩行評価で得た知識をその場限りで終わらせず、次の症例にも使える形で残したい方には、こちらの記事も参考になります。






コメント